THA後の理学療法
西上智彦先生 執筆 p182
THA後ののQOL向上のポイントは移動動作能力、靴下着脱動作
アプローチはROM、筋力、空間認知、脚長差、心的要因に対して行う必要があると述べている
【THA後の回復】
以下の項目が8割程度しか回復していないことがわかっている
身体機能
動作能力
ADL
可動域については術後以下のように回復している
屈曲:79.9° → 88,2°
伸展: 6.0° → 12.0°
外転:14.9° → 26.2°
内旋:12.7° → 35.0°
靴下動作には
71.5〜81.5の屈曲角度を必要とし、
背臥位か立位における膝屈曲を主動作とした着脱が好ましい。
もしくは自助具の使用が望まれる。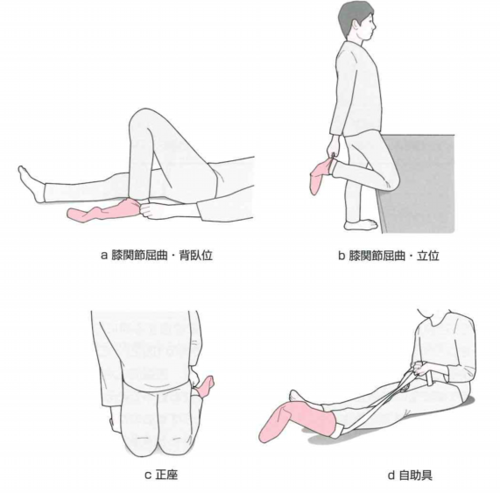
靴下着脱動作
股関節屈曲角度の観点から、脱臼しやすい自助具を用いることが望ましい
※引用:p183 図1より
股関節伸展角度は
歩行能力の高さに比例すると同時に、股関節の伸展可動域の重要性とそのアプローチにトレッドミルが有効である。
ここで使用するトレッドミルは平行棒のような免荷の出来るタイプが望ましい。
筋力
跛行やトレンデレンブルグ徴候の原因となる外転筋筋力の低下に関しては術後6ヶ月が筋力値を目標期間となる。
また伸展筋力に関しては4〜5ヶ月となる。
空間認知
術後、関節位置かくの著名な低下は認めないが、多関節運動としての位置関係においては以上を認める傾向にある。
そしてこの異常は歩行能力に影響し、前額面、矢状面ともに関節運動連鎖の不備が起こりえる。
この空間認知的視点を歩行動作においてみるならば、接地時には中殿筋による前額面の制御、立脚後期における伸展筋の矢状面制御に影響するので量的(筋力)なものか質的(空間認知)なものかを見極めアプローチしなくてはいけない。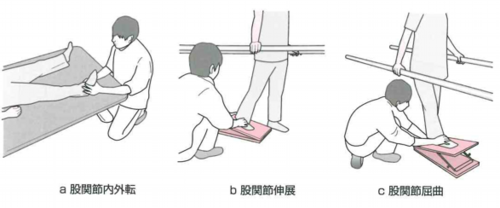
空間認知機能評価・治療
単に識別課題の正答があってるかどうかだけではなく、股関節に注意をむけてさせ、どの部位が動いているか、
慎重されているかについても意識を向けることが重要である。
※引用:p187 図5より
心的要因について
股関節症患者と向き合う上で、機能面ばかりでなく心的要因も視野に入れておくべきである。
以下の点について注目すべきである
脱臼予防
関節保護
股関節肢位
活動量
THA後の60%以上の方が歩行、家事動作において自己制限しているとの報告もあり、医療従事者の発言や思い込みにおいても活動を減少させる原因ともなりえる。従って、制限を強調するばかりでなく、どの程度可能なのか?という説明方針がイメージによる身体活動の低下を防げるようである。
脚長差について
脚長差においては自覚的感覚と他覚的感覚において30mm以上の差があるという報告があることから物理的にも起こりうる膝への負担などをより増強することや歩行エネルギーの効率が悪化すると示唆される。
自覚的脚長差の評価には簡易的なインソールの高さを変更し脚長差感の消失するまでの枚数や厚さにて確認出来る。
自覚的脚長差の測定
0.5cmの足底板を非術側に術側と同程度のかy口調になるまで足していく
※引用:p189 図7より
それではアプローチについては
空間認知的問題の解消の為、下肢の使い方を課題的に工夫し、自覚的脚長差を30mmから15mmに減少した。
身体重心の高くなった状態(術後の物理的影響や股関節伸展制限など)に対してトレッドミル歩行を行うことにより股関節可動域を確保する。トレッドミルトレーニングにおいては脚長差感が5mm減少した。

